
Учреждение здравоохранения
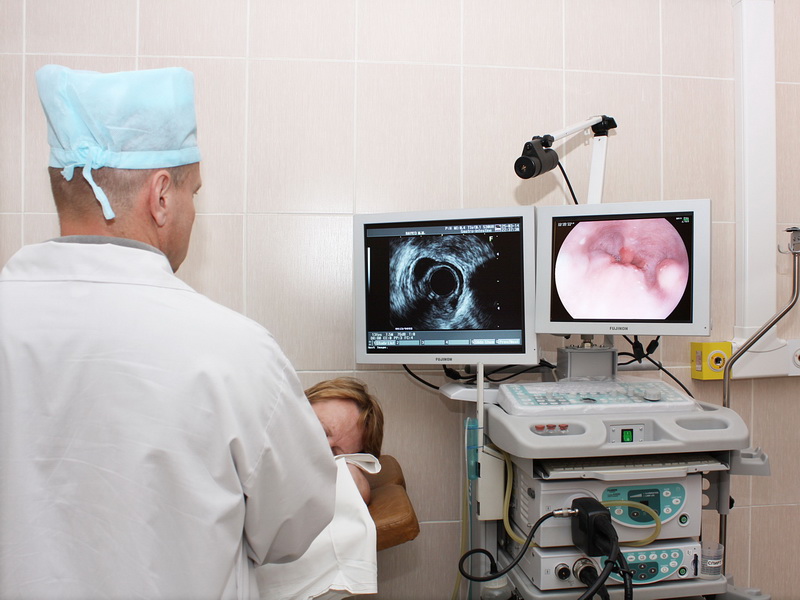 Эзофагогастродуоденоскопия (ЭГДС) – метод исследования желудка, пищевода и двенадцатиперстной кишки, который осуществляется при помощи эндоскопа.
Эзофагогастродуоденоскопия (ЭГДС) – метод исследования желудка, пищевода и двенадцатиперстной кишки, который осуществляется при помощи эндоскопа.
Как проводится
Пациент должен лечь на левый бок. Для снижения чувствительности выполняется орошение ротовой полости анастетиком. Тонкий эндоскоп вводят в ротовую полость пациента, пищевод, желудок и двенадцатиперстную кишку. Врач производит осмотр и при необходимости берет кусочки ткани для дальнейшего гистологического исследования.
Подготовка
Исследование проводится на голодный желудок, последний прием пищи должен быть за 8-10 часов до ЭГДС.
Показания к гастроскопии:
Ректосигмоколоноскопия (колоноскопия) - эндоскопическое исследование, во время которого под контролем зрения оценивается состояние слизистой оболочки толстой кишки. Исследование выполняется гибкими эндоскопами.
Кому следует выполнить колоноскопию:
Лицам старше 45 лет с целью ранней диагностики заболеваний прямой и толстой кишки
Для уточнения диагноза и взятия биопсии после ирригоскопии, КТ, видеокапсульной эндоскопии.
Что Вы будете ощущать во время колоноскопии?
Ощущение заполнения кишки газами, из-за которых могут возникать позывы на дефекацию. После окончании колоноскопии введенный в кишку воздух отсасывается через канал эндоскопа.
Болевые ощущения - умеренные, поскольку кишка растягивается при введении в нее воздуха.
В момент преодоления изгибов кишечных петель возникает натяжение богато иннервированной складки брюшины, посредством которой отдельные петли кишки прикрепляются к стенкам брюшной полости. В этот момент Вы будете испытывать кратковременное усиление болей.
Нередко при исследовании обнаруживаются полипы. Полипами обозначают образования слизистой оболочки в желудке или кишке. Они чаще всего доброкачественные аденомы, реже – злокачественные (карциномы). Однако даже доброкачественные аденомы могут впоследствии стать злокачественными опухолями, поэтому они должны быть удалены и подвергнуты гистологическому исследованию. Доказано, что почти каждая карцинома пищеварительного тракта развивается из аденомы.
Кроме того, во время колоноскопии можно выявить ряд заболеваний: язвенный колит, болезнь Крона, дивертикулёз, ишемический и инфекционный колиты, доброкачественные и злокачественные новообразования.
Процедура подготовки и проведения исследования следующая.
1.Пациент должен быть подготовлен к исследованию.
За два дня до исследования диета с низким содержанием клетчатки (исключить хлеб, овощи, фрукты, крупяные продукты, бобовые, орехи, молочные продукты). Разрешён последний приём пищи – завтрак – за сутки до исследования.
Накануне исследования после 15.00 выпить в течение 4-5 часов препарат «Фортранс» (4 пакета, эти пакеты развести в 4 литрах воды, можно добавить лимонный сок). «Д-форжект» (в соответствии с аннотацией). Другие препараты в соответствии с аннотацией.
2.В день проведения исследования.
Пациенту прибыть в МККДЦ за 2 часа до начала исследования для осмотра врачом-анестезиологом-реаниматологом. При себе иметь следующие анализы (10 дн.давности): ЭКГ, коагулограмму (АЧТВ), ОАК, ОАМ, Биохимический анализ крови (общ.белок, глюкоза, мочевина, билирубин, КА,NА, АЛТ, АСТ).
3.После консультации врача-анестезиолога-реаниматолога и положительного решения о проведении исследования под анестезией (седацией) пациент направляется в кабинет эндоскопии.
4.Выполнение эндоскопического исследования. Введение лекарственных средств для наркоза, подключение к мониторам слежения. Осуществление мониторирования витальных функций пациента. Взятие биопсии. Удаление мелких полипов по показаниям. Выполнение виртуальной хромоскопии слизистой. Пробуждение. Разъяснение результатов исследования и правил поведения после него.
4.Сопровождение пациента в отделение амбулаторной хирургии с койками дневного пребывания, в палату. Осмотр, оценка состояния пациента, основных параметров гемодинамики. Динамическое наблюдение за состоянием пациента в течение 2-х часов. Оформление протокола исследования. Разъяснение результатов биопсии (после их готовности).
Какие есть противопоказания?
Абсолютные противопоказания:
Относительные противопоказания: